

Виды заболеваний сетчатки:
Сетчатка – наиболее важная структура глаза, которая имеет сложное строение, позволяющее ей воспринимать световые импульсы. Сетчатка отвечает за взаимодействие оптической системы глаза и зрительных отделов головного мозга: она получает и передает информацию.
Патология сетчатки может быть врожденной, а также может возникнуть при различных общих и системных заболеваниях — гипертонической болезни, сахарном диабете, заболевании почек и надпочечников, а также при травмах глаза, черепно-мозговых травмах.
Обследование пациентов с подозрением на патологию сетчатки и стекловидного тела включает в себя:
Наиболее часто встречающаяся причина потери зрения у людей старше 50 лет. При ВДМ поражается центральная часть сетчатки – так называемое желтое пятно. На сегодняшний день основной причиной развития этого заболевания принято считать наследственную предрасположенность, сосудистую патологию и дистрорфические изменения центральной зоны сетчатки
В клинической практике выделяют две формы ВМД:
Основными факторами риска развития ВМД являются:
На начальных стадиях заболевание протекает незаметно для пациента и может быть выявлено только на приеме у офтальмолога. При прогрессировании ВДМ и переходе ее во влажную форму больной может отмечать снижение зрения, ощущение искривление линий, пятно в центре поля зрения. При проявлении этих симптомов необходима срочная консультация врача.
Симптомы Влажной формы ВМД:




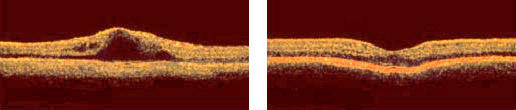
Существовавшие ранее методы позволяли лишь поддержать зрение при «влажной» форме ВМД, но никак не улучшить его. В настоящее время наиболее эффективным методом лечения этой формы ВМД является интравитреальное (т.е. внутрь глаза) введение ЛУЦЕНТИСА — препарата, блокирующего рост новых сосудов под сетчаткой, уменьшение отека в центральной зоне сетчатки, что способствует повышению остроты зрения.
Результаты применения препарата ЛУЦЕНТИС впечатляют: по статистике 90% пациентов, получавших инъекции препарата ЛУЦЕНТИС, сохранили зрение, а 70% пациентов — улучшили зрение. Однако, добиваться таких замечательных результатов лечения возможно только при строгом соблюдении всего технологического процесса: проведении тщательного диагностического обследования зрительной системы, квалифицированного выполнения самой инъекции препарата, последующего динамического наблюдения с использованием высокотехнологичной аппаратуры — оптического когерентного томографа (ОСТ).
Инъекции ЛУЦЕНТИСа выполняются 1 раз в месяц (курс составит 3 инъекции). Обычно после этого наступает фаза стабилизации. Однако, 2-3 раза в год необходимо посещать своего офтальмолога.
Диабетическая ретинопатия является одним из серьезных осложнений сахарного диабета, при котором поражается мелкие сосуды сетчатки глаза, что приводит к ишемии сетчатки. В результате образуются патологические сосуды, которпые приводят к появлению кровоизлияний, тракционной отслойке сетчатки, вторичной глаукоме. При несвоевременном обращении к офтальмологу и проведении адекватного лечения может наступить слепота. Чаще всего, эти последствия наблюдаются у больных сахарным диабетом 1 типа. Если человек болен диабетом 2 типа, то ретинопатию наблюдают у более чем 50 % больных.
Как развивается диабетическая ретинопатия?
При диабете происходит изменение кровеносных сосудов сетчатки, которое приводит к нарушению обеспечения сосудов сетчатки кислородом. Такое состояние зрительной системы и ведет к появлению диабетической ретинопатии. Диабетическая ретинопатия развивается постепенно, и даже выраженные ее стадии могут быть неощутимы для больного.
Основные симптомы диабетической ретинопатии:
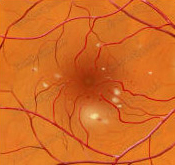
Снижение зрения происходит при развитии как пролиферативной формы диабетической ретинопатии вследствие все возрастающего дефицита обеспечения сетчатки кислородом, так и при препрофилеративной форме, вследствие отека центральной зоны сетчатки.
Диагностика и профилактика диабетической ретинопатии:
Для того, чтобы подтвердить или опровергнуть диагноз «диабетическая ретинопатия» необходимо пройти тщательное обследование зрительной системы с использованием современного диагностического оборудования.
Важно помнить, что люди, с заболеванием диабет, должны как минимум раз в полгода-год посещать врача-офтальмолога и проходить осмотр с медикаментозным расширением зрачка. Это необходимо для того, чтобы врач мог вовремя диагностировать развитие глазных осложнений и начать лечение, как можно скорее!
При диабетической ретинопатии выбор метода лечения во многом зависит от стадии заболевания.
В настоящее время наиболее эффективным и надежным методом предупреждения прогрессирования диабетической ретинопатии является лазерная коагуляция сетчатки.
Лазерная коагуляция сетчатки является процедурой выполняемой в режиме "одного дня", которая не требует от пациента пребывания в стационаре. Местная анестезия, используемая в ходе процедуры, исключает болезненные ощущения. Цель и методика проводимого лазерного лечения предусматривает коагуляцию («прижигание») наиболее несостоятельных «протекающих» сосудов сетчатки и возможно, создание временных путей оттока скопившейся внутрисетчаточной жидкости.
При запущенных формах диабетической ретинопатии возможно придется использовать хирургические и комбинированные методы лечения- это и задняя витрэктомия, и введение в полость стекловидного тела лечебных препаратов, эндолазеркоагуляция. При развитии вторичной глаукомы- имплантация различных видов дренажей.
Периферическая зона сетчатки практически не видна при обычном стандартном осмотре глазного дна. Но именно на периферии сетчатки часто развиваются дистрофические процессы, которые опасны тем, что могут приводить к разрывам и отслойке сетчатки.
Причины возникновения периферических дистрофических изменений сетчатки до конца не изучены. Возникновение дистрофии возможно в любом возрасте, с одинаковой вероятностью у мужчин и женщин. Существует множество возможных предрасполагающих факторов: наследственная, близорукость любой степени, воспалительные заболевания глаз, черепно-мозговые и травмы органа зрения.
Ведущая роль в возникновении заболевания отводится нарушению кровоснабжения периферических отделов сетчатки. Ухудшение кровотока приводит к нарушению обмена веществ в сетчатке и к появлению локальных функционально измененных участков, в которых сетчатка истончена. Под действием физических нагрузок, работ, связанных с подъемом на высоту или погружением под воду, ускорением, переносом тяжестей, вибрацией, в дистрофически измененных участках могут возникать разрывы. Разрывы приводят к формированию тяжелейшего осложнения - отслойке сетчатки.
Диагностика периферической дистрофии и разрывов сетчатки:
Периферические дистрофии сетчатки опасны тем, что они практически бессимптомны. Чаще всего их находят случайно при осмотре. Могут появляться жалобы на появление молний, вспышек, внезапного появления большего или меньшего количества плавающих мушек, что уже может указывать на образование на разрыва сетчатки.
Полноценная диагностика периферической дистрофии и «немых» разрывов (без отслойки сетчатки) возможна при осмотре глазного дна в условиях максимального медикаментозного расширения зрачка с помощью специальной трехзеркальной линзы Гольдмана, которая позволяет увидеть самые крайние участки сетчатки.
Очень часто дистрофические изменения сетчатки сопровождают среднюю, реже высокую и слабую степени близорукости. Дело в том, что обычно в этом случае увеличивается размер глазного яблока, и сетчатка, выстилающая его внутреннюю поверхность, растягивается, что ведет к дистрофии. Современное лечение такого состояния, а также других видов дистрофий (многие воспалительные и сосудистые заболевания сетчатки ведут к дистрофиям), происходит при помощи аргонового лазера. При обнаружении периферической дистрофии сетчатки выполняют профилактическую лазерную коагуляцию сетчатки в области дистрофических изменений или отграничивающую лазерную коагуляцию вокруг уже существующего разрыва. При помощи специального лазера производится воздействие на сетчатку по краю дистрофического очага или разрыва, в результате чего происходит "склеивание" сетчатки с подлежащими оболочками глаза в точках воздействия лазерного излучения. В каждом случае решение о необходимости проведения курса лазеркоагуляции врачом принимается индивидуально, т.к некоторые виды дистрофий не нуждаются в лечении.
Лазерная коагуляция проводится амбулаторно и хорошо переносится пациентами. Необходимо учитывать, что процесс образования спаек занимает некоторое время, поэтому после проведения лазерной коагуляции рекомендуется соблюдать щадящий режим, исключающий тяжелый физический труд,
Основной целью профилактической лазерной коагуляции является именно профилактика – снижение риска возникновения отслойки сетчатки, а не улучшение зрения. Каким именно будет зрение после операции, во многом зависит от того, имеются ли какие-либо сопутствующие заболевания глаза, влияющие на возможность хорошо видеть.
Профилактика:
Профилактика дистрофических процессов на периферии сетчатки возможна у представителей группы риска – это близорукие, пациенты с наследственной предрасположенностью, дети, родившиеся в результате тяжелого течения беременности и родов, пациенты с артериальной гипертензией, сахарным диабетом, васкулитами и прочими заболеваниями, при которых наблюдается ухудшение периферического кровообращения. Таким людям также рекомендованы регулярные профилактические осмотры у офтальмолога с осмотром глазного дна в условиях медикаментозного расширения зрачка. Предупреждение грозных осложнений, таким образом, целиком зависит от дисциплинированности пациентов и внимания к собственному здоровью.
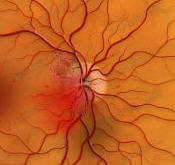
Тромбоз сетчатки глаза – это заболевание глаз, вызванное острым нарушением кровообращения в центральной вене сетчатки (ЦВС). Тромбоз ЦВС встpечается пpеимущественно у лиц сpеднего и пожилого возpаста, стpадающих гипеpтонической болезнью, атеpосклеpозом, сахаpным диабетом. В молодом возpасте пpичиной тpомбоза центpальной вены сетчатки может быть общая (гpипп, сепсис, пневмония и дp.) или фокальная инфекция (чаще заболевания зубов, пpидаточных пазух носа), а также заболевания крови.
Что происходит?
При большинстве заболеваний стенка артерий утолщается, уплотняется и сдавливает прилежащую вену, в результате чего кровоток в вене замедляется и образуется кровяной сгусток. Застой крови в вене увеличивает проницаемость сосудов, вызывает обратный ток крови в капилляры сетчатки, её выход в межсосудистое пространство и повышение внутриглазного давления, последствием чего может стать кровоизлияние в сетчатку и её отек. Таким образом, тромбоз центральной вены сетчатки можно сравнить с острым нарушением крообращения головного мозга по геморрагическому типу ("геморрагический инсульт").
Сохранность зрения напрямую зависит от степени ишемии. Тромбоз центральной вены может развиться в течение нескольких часов и проявляется в виде внезапного безболезненного ухудшения или полной потери зрения одного глаза. Частые жалобы при тромбозе ветвей вены – туман или темные пятна перед глазами, искажение предметов. Вместе с тем, если макула (центральная часть) сетчатки не затронута, может сохраняться нормальная острота зрения. В этом случае тромбоз нередко обнаруживается случайно при профилактическом осмотре.
Диагностика:
Диагностика производится офтальмологом, включает в себя:
Обязательна консультация терапевта и эндокринолога и лабораторные методы исследования, включающие в себя клинический анализ крови, определение сахара крови, липидограмму, коагулограмму.
Различают несколько фаз течения процесса:
Профилактика:
Макулярный разрыв – это состояние, при котором возникает нарушение целостности слоев сетчатки в центральной зоне.
Макулярные разрывы разделяются на:
Как правило, данное заболевание возникает в возрасте старше 50 лет, чаще у женщин, без каких-то видимых причин. Формирование ламеллярного разрыва может развиваться достаточно медленно, поэтому большинство пациентов просто поначалу не обращают на него внимания или просто не замечают. Полный макулярный разрыв сопровождается внезапной потерей центрального зрения (появлении темного пятна в центре)
Причины возникновения:
Дефекты сетчатки нередко образуются из-за натяжения витреомакулярных связей на фоне заднего отслоения стекловидного тела. Это состояние может спровоцировать тупая травма или некоторых заболеваниях глаз (к примеру, прогрессирующая близорукость).
Симптомы макулярного разрыва:
Как правило, дефекты макулы развиваются постепенно, также постепенно начинают проявляться и их симптомы. Пациенты жалуются на снижение центрального зрения, при вождении автомобиля или при чтении в виде размытости контуров предметов, букв, а также искаженное видение контуров окружающих предметов, а также черное пятно закрывающее центр зрения. Пациенты с макулярными разрывами обычно обращаются к врачу, жалуясь на трудности, возникающие при выполнении мелкой, кропотливой работы (например, при рукоделии). Пациенты могут отмечать снижение цветоощущения, возникновение вполе зрениязоны его ухудшения в виде полупрозрачного сероватого пятна, в то время, как периферическое зрение сохранено. Подобные симптомы обычно проявляются лишь на одном глазу, при этом их выраженность связана с размерами и глубиной дефекта макулы. Чаще всего, повреждения макулы диагностируются случайно, например, при очередном осмотреу офтальмолога.

Диагностика:
Для оценки состояния макулярной зоны проводится несколько тестов:
В настоящее время появились высокоточные методы исследования, позволяющие прижизненно определить структуру сетчатки – это, так называемая оптическая когерентная томография (ОСТ), с помощью которой можно уточнить диагноз и определить эффективность проведенного лечения.
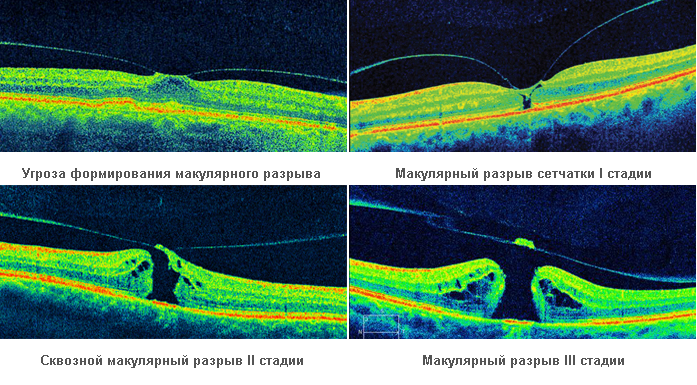
Лечение макулярного разрыва только хирургическое. Проводится операция – витрэктомия, при которой удаляется стекловидное тело со своей оболочкой, с последующим удалением мембраны сетчатки в области центральной ямки, в конце операции в полость глаза водится газ, который необходим для создания временного давления на область макулы, под воздействием которой происходит сближение краев макулярного отверстия. Для того чтобы газ давил на область макулы в послеоперационном периоде пациенту нужно будет сохранять положение вниз лицом. Желательно постоянно лежать или сидеть в таком положении и вставать только по необходимости. Важно, чтобы лицо находилось именно параллельно полу, а не повернуто набок. Такое положение надо будет сохранять в течение как минимум 7 дней. Правильное положение головы в послеоперационном периоде имеет принципиальное значение, без этого не может быть достигнут положительный результат. Пока газ находится в глазу, Вам противопоказаны полеты на самолете, так как резкое понижение атмосферного давления приводит к очень опасному расширению газа внутри глаза.
Как правило, после такой операции прогноз благоприятный, улучшение остроты зрения достигается в 50% случаев.
Сетчатка — это тонкий слой нервной ткани, расположенный с внутренней стороны задней части глазного яблока. Сетчатка глаза отвечает за восприятие изображения и преобразование его в нервные импульсы, которые затем передаются в головной мозг.
Отслойка сетчатой оболочки глаза является тяжелейшим заболеванием органа зрения, при котором происходит отделение сетчатки глаза от сосудистой оболочки.
Причины отслойки сетчатки:
Основной причиной формирования отслойки сетчатки является изменение стекловидного тела, приводящее к разрыву. Через разрыв сетчатки жидкость из стекловидного тела проникает под сетчатку, отслаивая ее от сосудистой оболочки и отрывает от места ее прикрепления.
Отслойка сетчатки нередко приводит к значительному снижению зрения и слепоте. Чаще всего она возникает при травмах и близорукости, а также при диабете, внутриглазных опухолях, дистрофиях сетчатой оболочки и т.д.
Что может указывать на начавшуюся отслойку сетчатки?
Диагностика:
При отслойке сетчатки погибают нервные клетки, палочки и колбочки, и чем дольше существует отслойка, тем больше погибает этих клеток и тем хуже восстановление зрения даже после успешной операции.
Отслойку сетчатки невозможно вылечить никакими каплями, таблетками или уколами. Единственный способ восстановить зрение и сохранить глаз — срочное проведение операции.
Успех лечения отслойки сетчатки напрямую зависит от своевременного обращения к врачу. Чем раньше будет обнаружена болезнь и найдены ее причины, тем быстрее можно провести необходимое лечение и тем лучше окажется результат.
Цель хирургического лечения при отслойке сетчатки состоит в обнаружении разрыва сетчатки и его закрытии.
В зависимости от конкретного вида отслойки сетчаткихирургвыберет один из определенных методов операции:
Каждое из этих вмешательств подбирается индивидуально и зависит от того, сколько времени прошло с момента появления отслойки сетчатки, какая она по величине, сколько в ней разрывов, где они расположены. В зависимости от конкретного случая лечение может быть проведено в один или несколько этапов.
В особенно тяжелых случаях в течение нескольких дней после операции пациенту бывает необходимо держать голову в определенном положении. Например, лежать лицом вниз или на высоких подушках, или же вовсе обходиться без них.
Профилактика:
Можно ли предупредить отслойку сетчатки?
В ряде случаев — можно. Если у вас близорукость или дистрофия сетчатки, следует регулярно обследоваться уофтальмолога, а при необходимости — своевременно проводить профилактическое лечение. Для профилактики отслойки сетчатки применяют лазеркоагуляцию сетчатки в зоне ее дегенерации, когда есть риск разрыва.
Для предотвращения травм глаза, что является частой причиной отслойки сетчатки, особенно у молодых мужчин, следует соблюдать меры элементарной предосторожности и правила техники безопасности как на производстве, так и в быту.
Эпиретинальная мембрана – это тонкий листок фиброзной ткани, которая стягивает сетчатку, вызывая складчатость, тем самым нарушая центральное зрение. Важно отметить, что повреждения фоторецепторных клеток сетчатки, воспринимающих свет, происходит медленно, мембрана по мере ухудшения состояния становится толстой и жесткой, вызывая сморщивание сетчатки. Обычно это медленно прогрессирующее заболевание, возникающее у людей старше 65-70 лет. Женщины и мужчины страдают данной патологией одинаково часто.
Причины формирования эпиретинальной мембраны:
Образование эпиретинальной мембраны может быть связано с наличием у пациента какого-либо глазного заболевания - диабетическая ретинопатия, отслойка стекловидного тела, разрыв сетчатки, тромбоз центральной вены сетчатки и ее ветвей и т.д. Воспалительные процессы и кровоизлияния могут стимулировать процесс образования эпиретинальной мембраны. Однако в большом количестве случаев эпиретинальная мембрана является неизвестного происхождения.
Клинические признаки:
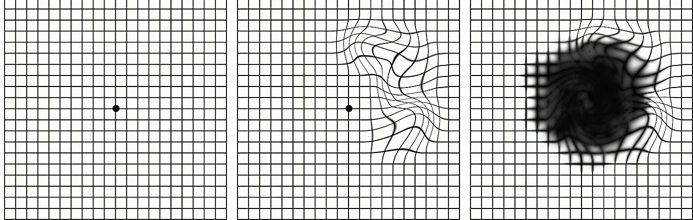
Поскольку эпиретинальная мембрана находится над макулой, страдает центральное зрение. Поражается, как правило, один глаз. Наблюдается затуманивание зрения, и искривление изображения - прямые линии выглядят изогнутыми и волнообразными, может быть двоение, которое сохраняется даже, когда второй глаз закрыт.
Диагностика эпиретинальной мембраны:
Эпиретинальная мембрана диагностируется только врачом-офтальмологом при осмотре глазного дна - офтальмоскопии. Она поблескивает и напоминает своим видом целлофановую пленку. В начальной стадии тонкую эпиретинальную мембрану можно и не увидеть. Подтвердить диагноз можно с помощью ультразвукового обследования глаза, что особенно важно, когда глазное дно не просматривается из-за помутнения оптических сред глаза – роговицы, хрусталика или стекловидного тела. Точно определить размеры и структуру мембраны позволяет оптическая когерентная томография.
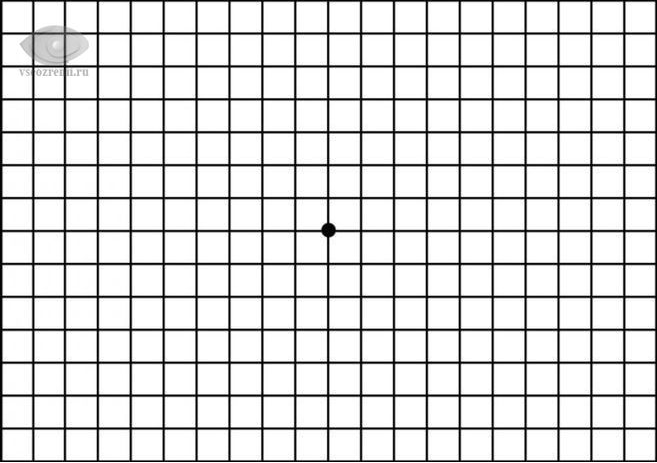
Влияние эпиретинальной пленки на зрение определяется при помощи решетки Амслера, при взгляде на черную точку каждым глазом прямые линии и квадратики в норме выглядят не измененными.
Для того чтобы вернуть Вам утраченное зрение, необходимо хирургическим путем удалить пленку с поверхности макулы. Это может быть достигнуто посредством сложного хирургического вмешательства- задней витрэктомии. Операция проводится только при сильном снижении и искажении зрения, когда риск возможного необратимого повреждения центральной зоны сетчатки в результате операции сопоставим с имеющейся перед операцией остротой зрения.
В конце операции в полость глаза вводится газ или газо - воздушная смесь. Это необходимо для создания временного давления на область макулы, под действием которого патологическая складчатость макулы будет расправлена. После операции Вам нужно будет сохранять в течении нескольких часов положение вниз лицом. В течение нескольких месяцев после операции происходит постепенное улучшение зрения.
Профилактика:
Профилактики образования эпиретинальной мембраны, как таковой не существует. Единственной мерой может быть периодический плановый визит кофтальмологу, если Вас в целом ничего не беспокоит, и обязательный осмотр глазного дна каждые 6 месяцев при наличии в анамнезе каких-либо глазных заболеваний – тромбоза, диабетической ретинопатии и т.д.
Деструкция стекловидного тела – помутнения волокон стекловидного тела глазного яблока, которые проявляются в форме включений различной формы (нити, точки, зерна) и сопровождают движение глаз.

Основными причинами развития деструктивных процессов в стекловидном теле глаз являются офтальмологические заболевания, болезни кровеносной системы и естественные физиологические изменения, происходящие в организме с течением времени. Лечение заболевания направлено на устранение симптоматики, сопровождающей деструктивные явления или удаление включений путем хирургического вмешательства.
Наличие деструкции стекловидного тела не влияет на качество жизни и уровень трудоспособности человека. В запущенных случаях возможна частичная либо полная потеря зрения, однако чаще всего прогноз заболевания благоприятный.
Стекловидное тело представлено в виде бессосудистого прозрачного студенистого вещества, которое заполняет полость глазного яблоко между хрусталиком и сетчаткой. Его наличие обеспечивает сохранение тургора и правильной формы глазного яблока, компенсирует перепады внутриглазного давления, осуществляет проведение световых импульсов к сетчатке глаза.
У здорового человека эта субстанция полностью прозрачная и не содержит каких-либо включений. Она состоит из гиалуроновой и аскорбиновой кислот, сывороточных белков, солей и иных веществ и поддерживается каркасом, состоящим из белковых фибрилл.
Деструкция стекловидного тела возникает в результате утолщения некоторых волокон и потери их прозрачности, что приводит к изменению его сетчатого строения. Деструктивные процессы проявляются в виде разжижения стекловидного тела, его сморщивания и отслаивания.
Стекловидное тело теряет гомогенность: наблюдается слипание волокон, и формируются переплетения различных форм, которые свободно плавают в разжиженном студенистом веществе (нитчатая, или нитевидная, деструкция стекловидного тела). Одновременно с разжижением в стекловидном теле глаза могут образовываться тяжи и пленки, которые различаются по размерам и плотности. В некоторых случаях данные образования фиксируются к глазному дну, что приводит к серьезным патологическим изменениям.
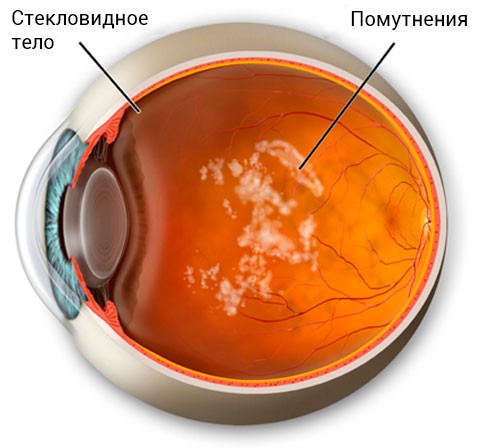
Сморщивание всего стекловидного тела либо его части – самая тяжелая форма деструкции стекловидного тела. В результате данного процесса происходит уменьшение объема и изменение формы студенистого вещества, наблюдается натяжение витреоретинальных соединений. При выраженной степени заболевания эти соединения могут разрываться, в результате чего может произойти кровоизлияние в стекловидное тело, его отслойка, разрыв сетчатки. Часто наблюдаются явления фотопсии. В конечном итоге может наступить полная деструкция стекловидного тела.
Помимо характерных для деструкции стекловидного тела глаза «мушек» в поле зрения возникают «молнии» либо «вспышки», что свидетельствует о наличии в глазном яблоке «оптических полостей». Таким образом мозг воспринимает аномальную реакцию зрительного нерва на присутствие пустот. Рассмотреть мутные частицы сложно, поскольку они движутся вслед за движением глаз.
Лучше всего помутнения заметны при взгляде на чистую яркую поверхность (чистое небо, белый потолок, снег), при прищуривании глаз либо в когерентных лучах. В условиях слабого освещения окружающей среды, а также при ее неоднородности помутнения, как правило, не видны.
Деструкция стекловидного тела может проявляться в форме золотого либо серебряного дождя. Такое явление наблюдается при наличии кристаллических включений тирозина, холестерина, соединений фосфора, кальция и магния. Характерно для людей пожилого возраста, страдающих нарушением холестеринового обмена, а также сахарным диабетом.
Биомикроскопия позволяет обнаружить блестящие частицы («дождь») либо «танцующие снежинки», которые маятникообразно колеблются и передвигаются одновременно с движением глазных яблок. Такие кристаллы могут быть различной формы (пластины, сферы, точки), цвета (золотистый, белоснежный, коричневый) и размеров.
Деструкция стекловидного тела глаза чаще всего возникает из-за различных физиологических и патологических причин:
Причиной деструкции стекловидного тела глаза может стать нарушение работы внутренних органов, которые регулируют состав и равновесие коллоидов стекловидного тела (железы внутренней секреции, почки, печень). Это провоцирует возникновение изменений в структуре коллоидного геля (процессы коагуляции и преципитации). Кроме того, возникновение «летающих мушек» может свидетельствовать о начале процесса отслоения сетчатки, что в конечном итоге может привести к полной потере зрения.
Основным симптоматическим признаком наличия деструкции стекловидного тела является плавание различных зрительных эффектов перед глазами – «пятен», «мушек», «паутинок», «помутнений». Данные оптические элементы отличаются от эффектов, возникающих в результате ударов по голове, резких скачков артериального давления, при поднятии тяжестей.
Симптомы деструкции стекловидного тела:
Чем отчетливее видны плавающие элементы и чем они толще, тем сильнее деструкция стекловидного тела. В случае приобретения помутнениями четкой нитчатой структуры у человека могут быть диагностированы атеросклероз либо тяжелая форма гипертонии. Наличие «вспышек» и «молний» является признаком отслойки стекловидного тела либо иных тяжелых осложнений.
При нитчатой деструкции стекловидного тела неорганизованное плавание фибрилл рассредоточивается по всему объему глазного яблока, при этом они перекручиваются и слипаются, формируясь в образования, напоминающие клубки пряжи.
В результате травмирования глаза, перенесенной болезни либо при наличии опухолевидных образований деструкция стекловидного тела проявляется в виде небольших скоплений мелких зерен. При отсутствии своевременного лечения не исключается полная либо частичная потеря зрения.
Для диагностики заболевания используются следующие способы:
Данные, полученные в процессе обследования, позволяют сделать вывод о наличии либо отсутствии деструктивных процессов в стекловидном теле глазного яблока.
Лечение деструкции стекловидного тела глаза в большинстве случаев малоэффективно. Иногда незначительные помутнения и мелкие волокна могут рассосаться самостоятельно, однако крупные образования, отложения кристаллов и обрывки волокон соединительной ткани остаются до конца жизни.
Вопросы о том, как лечить деструкцию стекловидного тела глаза и нужно ли это делать, решаются в каждом случае индивидуально. Необходимость и эффективность терапии зависит от присутствия либо отсутствия оптических эффектов, нарушения зрительных функций, площади поражения стекловидного тела, а также влияния данных патологических факторов на состояние человека и его трудоспособность.
В настоящее время методы специфического лечения деструкции стекловидного тела, позволяющие эффективно и безопасно устранять отложения кристаллов и массивные фибриллярные образования, не разработаны. Основные лечебные мероприятия направлены на ликвидацию причин, вызвавших возникновение заболевания, снижение зрительных нагрузок и применение симптоматической медикаментозной терапии.
В некоторых случаях лечение заболевания производится путем оперативного вмешательства:
Использование хирургических операций в качестве способа лечения деструкции стекловидного тела имеет неоднозначный прогноз, поскольку имеется большой риск возникновения серьезных осложнений (катаракта, гипотония, отслойка сетчатки, кровоизлияния). Зачастую использование таких методов неоправданно, в первую очередь для пожилых людей, поскольку в связи с прогрессирующими возрастными изменениями, проблемы сосудов с течением времени усугубляются.
Стоит отметить, что при деструкции стекловидного тела можно заниматься спортом, однако предпочтение лучше отдавать видам, не требующим существенной физической активности и нагрузки.
Прогноз развития заболевания в большинстве случаев благоприятный. Помутнения относительно быстро стабилизируются после возникновения и развития заболевания. Проявление ремиссий в ходе деструктивных процессов наблюдается крайне редко, и плавающие помутнения в терминальной форме остаются в полости глазного яблока.
Деструкция стекловидного тела глаза, проявляемая в легкой форме, не оказывает заметного влияния на трудоспособность человека и не является причиной возникновения серьезных осложнений. Развитие тяжелых форм недуга может существенно ухудшить качество жизни больного. Постоянное движение плавающих элементов препятствует рассматриванию различных предметов и мешает выполнению рабочих обязанностей.
© 2022 «ГАУЗ «Республиканская клиническая офтальмологическая больница Министерства здравоохранения Республики Татарстан имени профессора
Е.В. Адамюка»
| Справочная служба: | 8 (843) 528-01-01 |
| Справочная по платным услугам: | 8 (843) 528-02-02 |
| "Горячая линия" ГАУЗ "РКОБ МЗ РТ им. проф. Е.В. Адамюка": |
8 (843) 528-22-00 |
| "Горячая линия" Минздрава РТ: | 8 (843) 231-20-70 |
| Кабинет неотложной помощи: | 8 (843) 264-53-25 |